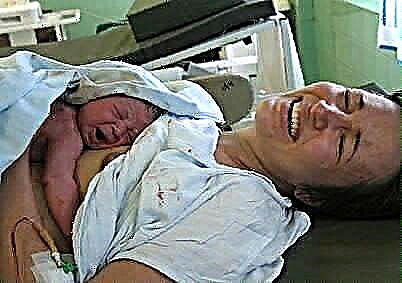
Sinh mổ là một ca mổ phổ biến hiện nay. Quay trở lại những năm 70 của thế kỷ trước, tổng tỷ lệ ca sinh mổ không quá 2% thì nay đã tăng lên gần 20%. Mỗi em bé thứ năm được sinh ra bằng phương pháp mổ lấy thai. Điều này là do hoàn cảnh sinh thái, và thực tế là phụ nữ đã trở nên ít di động hơn, yếu hơn so với cách đây 40-50 năm, tỷ lệ thụ tinh ống nghiệm đã tăng lên và ngày càng nhiều phụ nữ nghĩ đến việc có con lần đầu tiên sau 35 năm. Vì vậy, một ca sinh mổ theo kế hoạch không còn là điều đáng ngạc nhiên.
Trong bài viết này, chúng tôi sẽ nói về cách thức và thời điểm mổ lấy thai, những đặc điểm của một ca mổ theo kế hoạch.

Các loại phẫu thuật và chỉ định cho nó
Sinh mổ là một ca sinh mổ bao gồm việc loại bỏ em bé và nhau thai qua một vết rạch ở bụng. Cuộc phẫu thuật có thể được tiến hành khẩn cấp - do những chỉ định quan trọng và những tình huống bất khả kháng phát sinh đột ngột và khiến việc sinh đẻ không thể hoặc cực kỳ nguy hiểm. Theo cách thức có kế hoạch, ca mổ được thực hiện trong trường hợp phát hiện ra những tình huống là chỉ định trực tiếp hoặc tương đối cho việc mổ đẻ trong thai kỳ.
Một ca mổ lấy thai theo kế hoạch khác với một ca mổ khẩn cấp ở chỗ không vội vàng, có sự chuẩn bị kỹ lưỡng. Các biến chứng sau phẫu thuật tự chọn ít phổ biến hơn. Ngoài ra, các loại phẫu thuật khác nhau bao hàm các chỉ định khác nhau. Nếu mổ lấy thai khẩn cấp được thực hiện chủ yếu do sức lao động yếu, không có tác dụng của kích thích ở một trong các giai đoạn bắt đầu chuyển dạ sinh lý, nhau bong non hoặc với tình trạng thiếu oxy thai cấp tính đe dọa tính mạng của em bé, thì chỉ định mổ chọn lọc sẽ rộng rãi hơn.

Một cuộc mổ lấy thai theo kế hoạch được thực hiện trong những trường hợp sau.
- "Chỗ con" nằm dưới mức bình thường, có sự trình bày. Nhau đóng hoàn toàn hoặc một phần hầu bên trong, khả năng xuất huyết cao.
- Một vết sẹo trên tử cung từ lần mổ lấy thai trước hoặc phẫu thuật khác trên tử cung có thể nguy hiểm về khả năng vỡ tử cung trong quá trình chuyển dạ.
- Có sẹo liền, nhưng trong lịch sử sinh mổ hai lần trở lên.
- Những trở ngại có thể được coi là máy móc. Việc sinh nở bình thường sẽ gặp trở ngại bởi khung chậu của người phụ nữ khi chuyển dạ bị hẹp, xương khớp của vùng chậu bị chấn thương hoặc biến dạng, có khối u ở tử cung, buồng trứng, đa polyp.
- Sự khác biệt của xương mu là viêm giao cảm.


- Sự trình bày của thai nhi không phù hợp với sinh sản sinh lý (chẳng hạn như khung chậu, xiên hoặc ngang, cũng như tư thế mông-chân của em bé so với lối ra khỏi tử cung), một yếu tố làm trầm trọng thêm - trọng lượng được cho là lớn của thai nhi (hơn 3600 g).
- Mang song thai, nếu một trong hai đứa trẻ nằm sai tư thế hoặc có một đứa trẻ nằm ở vị trí khung chậu, gần với lối ra từ tử cung hơn.
- Mang thai song sinh đơn hợp tử, nếu trẻ nằm trong bàng quang của một thai nhi.
- Mang thai (bao gồm cả đa thai), có thể trở thành do kết quả của một chu kỳ điều trị thụ tinh trong ống nghiệm thành công.
- Cổ tử cung bị tổn thương, sẹo trên đó và trong âm đạo sau một lần sinh khó trước đó.
- Thai nhi chậm phát triển trầm trọng, chậm phát triển đáng kể về thời gian của thai nhi.


- Kéo dài thai kỳ - sau 42 tuần, nếu kích thích không hiệu quả.
- Mang thai nặng.
- Các bệnh ở mẹ, trong đó nghiêm cấm việc rặn đẻ - cận thị, tim mạch, ghép thận.
- Tình trạng đói oxy mãn tính ở thai nhi.
- Herpes thuộc loại sinh dục.
- Các vấn đề về cầm máu ở phụ nữ hoặc trẻ em.
- Một số dị tật thai nhi.


Theo yêu cầu của một phụ nữ chuyển dạ, ca sinh mổ ở Nga chỉ được thực hiện ở một số phòng khám có trả tiền. Một ca mổ lấy thai tự chọn có thể tốn đến nửa triệu rúp. Miễn phí, tức là theo chính sách bảo hiểm y tế bắt buộc, ca mổ chỉ được thực hiện bởi các bệnh viện phụ sản, trung tâm chu sinh nếu có lý do y tế thuyết phục tại sao sinh mổ là tối ưu hơn sinh lý. Điều này có liên quan đến nguy cơ biến chứng cao, mà phụ nữ và em bé sẽ không được tiếp xúc nếu nguy cơ tiềm ẩn lớn hơn lợi ích có thể có của can thiệp.

Khi nào họ làm điều đó?
Xét thấy các bác sĩ cần thu thập càng nhiều thông tin càng tốt về tình trạng của người phụ nữ tương lai trong quá trình chuyển dạ và em bé của cô ấy, quyết định về sự cần thiết và thời gian sinh mổ thường được đưa ra khi thai 34-35 tuần. Điều này chủ yếu áp dụng cho các trường hợp em bé nằm trong tử cung ở khung chậu hoặc các biểu hiện bất thường khác, khi bắt buộc phải tìm ra cân nặng ước tính của nó. Nếu trong thời kỳ mang thai từ những tháng đầu tiên có những chỉ định nhất định, chẳng hạn như sắp sinh mổ thứ ba hoặc thứ tư, câu hỏi về việc chỉ định phẫu thuật không được nêu ra, nó được giải quyết theo cách mặc định.
Có ý kiến cho rằng sinh mổ, mà họ bắt đầu thực hiện sau khi các cơn co thắt độc lập của người phụ nữ bắt đầu, sẽ tự nhiên hơn và gần với sinh lý sinh lý hơn. Các bác sĩ phẫu thuật có kinh nghiệm và thận trọng thích thực hiện phẫu thuật trước khi bắt đầu cơn đau đẻ thường xuyên. Các cơ của tử cung càng êm dịu thì các biến chứng sau mổ càng ít.

Bộ Y tế Nga đã ra lệnh cho một cuộc phẫu thuật theo kế hoạch sau 39 tuần. Về mặt lý thuyết, em bé có thể sống được sớm hơn, sau 36-37 tuần, nhưng trên thực tế, nguy cơ phát triển suy hô hấp vẫn còn do có thể có một lượng nhỏ chất hoạt động bề mặt trong phổi. Vì vậy, ở lần sinh đầu tiên, ca mổ được thực hiện ở giai đoạn 39-40 tuần. CS thứ hai có thể được thực hiện khi 39 tuần, và thứ ba khi 38-39 tuần. Sự khác biệt là do việc mang thai sau đó có sẹo trên tử cung sẽ làm tăng nguy cơ hình thành sẹo ở giai đoạn cuối, khả năng xuất hiện các cơn co sớm cao hơn.
Ngày hoạt động được thiết lập không chỉ tính đến lợi ích của người mẹ tương lai, mà còn tính đến lợi ích của đứa trẻ.
Nếu có dấu hiệu rắc rối của anh ấy, thời gian của ca sinh mổ theo kế hoạch có thể được dời sớm hơn vài ngày. Các ca phẫu thuật theo kế hoạch không được thực hiện vào cuối tuần, ngay cả khi bệnh nhân sinh con có tính phí, cho đến khi có hợp đồng cung cấp dịch vụ y tế đã thanh toán.

Ngày dự kiến của hoạt động có thể thay đổi vì nhiều lý do. Đặc biệt, có thể tiến hành can thiệp sớm hơn nếu thai phụ có dấu hiệu cổ tử cung đã sẵn sàng chuyển dạ, khi niêm mạc bị bong ra hoặc rò rỉ nước ối, nếu có dấu hiệu báo trước dọa vỡ sẹo cũ trên tử cung, nếu tình trạng của sản phụ xấu đi do sót thai. , nếu bé bị đói oxy theo kết quả CTG và siêu âm thì dây rốn quấn cổ.
Bệnh nhân được giới thiệu đến bệnh viện phụ sản khám thai. khi mang thai 38 tuần, vì nhập viện trước khi hoạt động theo kế hoạch được thực hiện tốt từ trước.


Chuẩn bị phẫu thuật
Trước khi dự định sinh mổ, một phụ nữ được đưa vào bệnh viện phụ sản khi thai 38-39 tuần. Bạn cần đến bệnh viện để chuẩn bị tốt nhất cho ca mổ sắp tới. Việc chuẩn bị ở bệnh viện phụ sản sẽ bao gồm khám tổng quát tiếp theo - xét nghiệm máu và nước tiểu, siêu âm, CTG.
Một người phụ nữ chắc chắn sẽ trải qua một xét nghiệm đông máu - một xét nghiệm máu để tìm các yếu tố đông máu. Điều này rất quan trọng cho việc lập kế hoạch phẫu thuật của bạn. Cô ấy cũng sẽ có một cuộc trò chuyện với một bác sĩ gây mê khi cô ấy sẽ phải quyết định loại gây mê. Túi mà người phụ nữ lấy trước ở bệnh viện phụ sản, trước khi mổ lấy thai phải chứa một bộ băng thun để băng bó chân nhằm tránh huyết khối trong và sau khi phẫu thuật, hoặc tất ép cho các mục đích tương tự. Bạn có thể mang theo máy dùng một lần, nó sẽ rất hữu ích vào ngày hoạt động.
Vào buổi sáng, một phụ nữ được nâng dậy sớm, thuốc xổ để làm sạch ruột (điều này sẽ giúp tử cung co bóp nhanh hơn sau này), mu của cô ấy được cạo để tránh lông dính trên bề mặt vết thương. Các hoạt động theo lịch trình bắt đầu vào buổi sáng.

Narcosis
Gây mê có thể có ba loại. Phổ biến nhất trong những năm gần đây đã được gây tê ngoài màng cứng và tủy sống. Với các phương pháp này, thuốc gây tê và thuốc giãn cơ được tiêm vào khoang ngoài màng cứng của cột sống hoặc vào khoang dưới nhện của cột sống. Đối với việc tiêm, bác sĩ gây mê sử dụng một cây kim dài và mảnh, việc tiêm được thực hiện ở tư thế ngồi hoặc nằm nghiêng. Vị trí đâm thủng là cột sống thắt lưng. Kim nên đi giữa các đốt sống. Giảm đau xảy ra trong vòng 15 phút khi gây tê ngoài màng cứng và gần như ngay lập tức khi gây tê tủy sống.
Phần dưới cơ thể trở nên tê liệt và mất nhạy cảm. Các bác sĩ có thể bắt đầu phẫu thuật, và bác sĩ gây mê để lại một ống thông ở vị trí bị thủng thắt lưng, qua đó, nếu cần thiết, anh ta có thể tiêm thêm liều thuốc giảm đau nếu ca mổ bị trì hoãn. Người phụ nữ hoàn toàn tỉnh táo, có thể giao tiếp với bác sĩ, nhìn thấy khoảnh khắc tuyệt vời - sự ra đời của em bé, và còn có cơ hội gắn ngay em bé vào vú ngay trên bàn mổ.

Gây mê toàn thân bao gồm việc người phụ nữ chìm trong giấc ngủ sâu bằng thuốc. Trong phòng mổ, cô được tiêm thuốc mê tĩnh mạch, cô chìm vào giấc ngủ, sau đó một ống khí quản được đưa vào và nối với máy hô hấp nhân tạo. Thuốc để duy trì giấc ngủ mê man có thể được đưa ra dưới dạng hơi nước thông qua một ống, hoặc chúng có thể được truyền vào tĩnh mạch qua một ống thông được đặt ở đó. Một người phụ nữ không thể nhìn và không nghe thấy bất cứ điều gì trong tình trạng gây mê toàn thân.
Gây mê toàn thân được chỉ định khi có một số chống chỉ định gây tê ngoài màng cứng hoặc tủy sống, cũng như trong trường hợp người phụ nữ nhất định phải ngủ sâu bằng thuốc trong khi phẫu thuật - không phải ai cũng thích nghe và xem bác sĩ phẫu thuật làm việc như thế nào.

Kỹ thuật thực hiện
Họ cố gắng thực hiện một ca phẫu thuật có kế hoạch với ít thiệt hại nhất cho vẻ đẹp của cơ thể phụ nữ. Vết rạch được rạch ngang, chiều dài không quá 10 cm. Đường mổ chạy song song với xương mu. Sau khi rạch da, mô mỡ và cả mô cơ của apxerin, phẫu thuật viên phải bảo vệ cơ và bàng quang khỏi chấn thương do tai nạn có thể xảy ra với dao mổ trong khi thao tác trên tử cung. Anh ta đưa chúng sang hai bên và cố định chúng bằng kẹp.
Tử cung được bóc tách ở đoạn dưới tử cung. Phân đoạn này kéo dài ít nhất, và do đó bảo tồn triển vọng trở thành mẹ của một người phụ nữ nhiều lần hơn. Sau khi mở buồng tử cung, bác sĩ tiến hành mở bàng quang thai nhi, hút nước ối, dùng tay ôm đầu thai nhi và nhẹ nhàng đưa em bé ra ngoài ánh sáng. Dây rốn bị cắt.
Sau đó nhau thai được loại bỏ thủ công và khâu theo thứ tự ngược lại. Đầu tiên - trên tử cung, sau đó trên mô cơ. Cuối cùng, da bụng được khâu lại. Thường mất không quá 40 phút kể từ khi bắt đầu hoạt động đến khi kết thúc ở chế độ bình thường.
Các tính năng của việc mở lại
Việc mở lại có thể lâu hơn một chút so với lần đầu tiên. Điều này là do cần phải cắt bỏ sẹo cũ trên tử cung và tạo thành một vết khâu mới. Thực tế là việc sinh mổ tiếp theo được thực hiện theo đường sẹo cũ. Quy tắc này có hiệu lực trong 99% trường hợp, chỉ đôi khi bạn phải đi chệch khỏi nó, nếu có một số lý do nhất định.
Với lần sinh thứ hai hoặc lần thứ ba mổ lấy thai, một số phụ nữ đồng ý thắt ống dẫn trứng để loại trừ khả năng mang thai tiếp theo, vì mỗi lần tiếp theo đều có nguy cơ ngày càng tăng. Quy trình này kéo dài thêm khoảng 10 phút vào thời gian phẫu thuật, do đó, một ca phẫu thuật lặp lại có thể kéo dài đến 50-60 phút.

Phục hồi chức năng
Phần lớn hạnh phúc trong tương lai của người mẹ mới sinh sẽ phụ thuộc vào cách tổ chức phục hồi chức năng một cách chính xác. Trong những giờ đầu tiên sau ca mổ, sản phụ chuyển dạ nằm trong phòng chăm sóc đặc biệt tích cực, nơi các bác sĩ đang theo dõi sát sao. Tất cả mọi thứ đều quan trọng - một người phụ nữ sẽ ra khỏi cơn mê như thế nào, huyết áp, nhiệt độ cơ thể sẽ như thế nào, quá trình co bóp ngược của tử cung sẽ bắt đầu nhanh như thế nào.
Khi đã ở trong phòng chăm sóc đặc biệt, một người phụ nữ bắt đầu được tiêm thuốc giảm đau, nhiệm vụ là tăng cường các cơn co thắt tử cung. Thuốc giảm đau được đưa ra nhưng không thành công, có thể kê đơn thuốc kháng sinh nếu bác sĩ có lý do để cho rằng nguy cơ biến chứng sau phẫu thuật cao.
Sau 5-6 giờ, sản phụ được chuyển ra khoa ngoại tổng hợp. Ở đó, sau vài giờ nữa, bé có thể bắt đầu lăn qua một bên, ngồi xuống, dần dần đứng dậy và đi những bước đầu tiên. Người phụ nữ sinh đẻ càng sớm và bắt đầu di chuyển vừa phải thì càng tốt cho việc co hồi tử cung, giúp phục hồi nhanh hơn.

Khuyến khích trẻ ngậm vú sớm. Trẻ bắt đầu bú càng sớm, sự cân bằng nội tiết tố trong cơ thể người phụ nữ sẽ bình thường hóa nhanh hơn, oxytocin được sản xuất tích cực hơn, tử cung sẽ co bóp tốt hơn.
Trong ba ngày đầu, người phụ nữ được chỉ định một chế độ ăn kiêng đặc biệt. Vào ngày đầu tiên, chỉ có nước không có ga, ngày hôm sau - nước dùng, thạch, bột mì không đường, bánh quy trắng tự làm không gia vị và muối. Ngày thứ 3 có thể ăn cháo, rau củ xay nhuyễn. Đến ngày thứ 4, sản phụ được chuyển sang bàn sinh thường nhưng nên tránh những thức ăn gây táo bón, đầy hơi, chướng bụng. Xuất viện sau một ca sinh mổ theo kế hoạch trong trường hợp không có biến chứng vào ngày thứ năm. Sản phụ tháo chỉ khâu tại phòng khám thai nơi cư trú từ 7-8 ngày.

Nhận xét
Theo đánh giá của những người phụ nữ mà họ để lại trên Internet trên các trang diễn đàn chuyên đề, sinh mổ có kế hoạch là một cách tốt để chọn ngày sinh của con bạn. Nếu không có dấu hiệu cho thấy sự thay đổi trong điều kiện, người phụ nữ sẽ có cơ hội như vậy, giới hạn nó trong một tuần. Biết trước thời điểm em bé chào đời giúp bạn có thể lựa chọn trước một cái tên theo Lịch Thánh, cũng như chuẩn bị tinh thần và thể chất cho sự kiện quan trọng này trong cuộc đời của gia đình.
Đối với những phụ nữ dự định sinh mổ, điều quan trọng là phải chọn trước bệnh viện phụ sản hoặc trung tâm chu sinh nơi cô ấy muốn được phẫu thuật. Sau đó, tại bệnh viện phụ sản đã chọn, bạn cần ký phiếu trao đổi với bác sĩ trưởng hoặc bác sĩ phó bộ phận y tế (bác sĩ trưởng khoa). Sau đó, không có vấn đề gì xảy ra trong khi chờ đợi ngày nhập viện, xe cấp cứu sẽ đưa bệnh nhân đến chính bệnh viện sẽ được ghi trên thẻ đổi. Nếu không, bạn có thể đến một cơ sở sản khoa khác, cơ sở này sẽ làm nhiệm vụ.

Khá thường xuyên, những phụ nữ sắp sinh con theo kế hoạch đầu tiên bị chứng loạn thần kinh - họ xem một đoạn video về ca mổ, đọc về những biến chứng có thể xảy ra và cách gây mê khủng khiếp. Sau khi để lại kinh nghiệm của bản thân, hầu hết đều thừa nhận rằng những tin đồn và nỗi sợ hãi rõ ràng đã bị phóng đại. Các loại thuốc hiện đại không làm cho việc gây mê trở nên khó khăn và đau đớn, con đường thoát khỏi nó dễ dàng hơn, ngay cả khi bạn đã gây mê toàn thân.
Nhân tiện, các ý kiến về việc lựa chọn gây mê cũng đang gây tranh cãi.Nhiều phụ nữ thích phương pháp thông thường hơn, vì họ đã có kinh nghiệm với phương pháp gây tê ngoài màng cứng và biết rằng với nó, không phải tất cả sự nhạy cảm đều biến mất, và việc nghe các cuộc trò chuyện của bác sĩ và tiếng ồn của các dụng cụ không hề dễ chịu chút nào. Một điểm cộng lớn của một ca phẫu thuật có kế hoạch là vết khâu sau phẫu thuật, sau sáu tháng giảm xuống còn 4-5 cm, sáng và gần như không nhìn thấy.
Trong một ca mổ khẩn cấp, các đường may kém chính xác hơn, hơn nữa, ca mổ có thể được thực hiện theo kiểu hạ chí - một đường rạch dọc từ rốn đến xương mu. Sẽ không thể che giấu một vết sẹo như vậy sau một sợi dây thun của quần lót, và các biến chứng thường xảy ra hơn.

Các bà mẹ có kinh nghiệm khuyên một phụ nữ vừa chuẩn bị cho COP nên thảo luận trước với bác sĩ về tất cả các sắc thái của ca mổ sắp tới và đặt tất cả các câu hỏi. Sau đó sẽ có ít lo lắng hơn.
Để biết thông tin về thời điểm nên mổ lấy thai, hãy xem video tiếp theo.