Giai đoạn giữa thai kỳ là khoảng thời gian đẹp nhất. Bà mẹ tương lai chưa cảm thấy mệt mỏi với "vị trí thú vị" của mình, nhưng đã cố gắng tận hưởng khoảng thời gian chờ đợi đứa con. Trong giai đoạn này, lần khám theo lịch trình thứ hai rơi vào, được gọi là khám sàng lọc tam cá nguyệt thứ hai. Nó bao gồm chẩn đoán siêu âm và xét nghiệm máu sinh hóa. Em bé có thể hiển thị gì trên siêu âm vào thời điểm này và cách giải mã quy trình khám sẽ được thảo luận trong tài liệu này.


Tại sao điều này là cần thiết?
Kiểm tra siêu âm trong tam cá nguyệt thứ hai là một phần của tầm soát, nhiệm vụ của nó là xác định những nguy cơ gia tăng khi sinh con bị di truyền và các bệnh lý và bất thường khác. Theo lệnh của Bộ Y tế Nga, các nghiên cứu được thực hiện trong ba tháng đầu tiên và thứ hai, được coi là bắt buộc. Phụ nữ chuyển họ miễn phí trong một buổi tư vấn tại nơi ở của họ


Các chỉ số mà bác sĩ chẩn đoán siêu âm nhận được được xử lý với sự trợ giúp của một chương trình máy tính đặc biệt cùng với kết quả xét nghiệm máu, trong đó các hormone và protein được xác định, mức độ có thể chỉ ra các bệnh lý có thể xảy ra ở trẻ và các vấn đề mang thai.
Trong tam cá nguyệt đầu tiên, hàm lượng hCG và protein PAPP-A được thiết lập trong máu, trong giai đoạn thứ hai, cái gọi là xét nghiệm bộ ba được thực hiện - hCG, estriol, alpha-fetoprotein.
Chương trình "tập hợp" dữ liệu thu được từ hai nguồn, phân tích rủi ro cá nhân - tuổi của người phụ nữ, sự hiện diện của các thói quen xấu và bệnh mãn tính, sự thật về sự hiện diện của bệnh lý di truyền trong gia đình của người mẹ và người cha tương lai, và đưa ra kết quả cho biết khả năng một người phụ nữ sẽ sinh con với Hội chứng Down, Edwards, Patau và các bệnh lý nan y khác thậm chí tử vong


Khám sàng lọc trong tam cá nguyệt đầu tiên, diễn ra từ 10 đến 13 tuần, được coi là nhiều thông tin nhất. Nghiên cứu thứ hai cung cấp ít thông tin hơn về các dấu hiệu của bệnh lý di truyền, nhưng nó cho phép người mẹ tương lai nhìn thấy đứa con khá lớn của mình trên màn hình của máy quét siêu âm, để tìm hiểu xem em bé đang phát triển như thế nào và cũng để làm rõ giới tính của đứa trẻ. Đó là trong tam cá nguyệt thứ hai, dễ nhất để xác định giới tính trên siêu âm.


Đứa trẻ chưa lớn đến mức co lại thành một cục và do đó che khuất tầm nhìn những nơi thân mật, nhưng không nhỏ đến mức không nhìn thấy bộ phận sinh dục đã hình thành.
Đặc trưng:
Thời gian của lần siêu âm theo lịch trình thứ hai không chặt chẽ như trong trường hợp của nghiên cứu sàng lọc đầu tiên. Bộ Y tế khuyến cáo, việc khám bệnh được thực hiện trong khoảng thời gian từ 18 đến 21 tuần. Trên thực tế, các điều khoản này có thể được chuyển đổi cả lên và xuống. Thông thường, thai phụ được đưa đi khám ở giai đoạn 16-17 tuần, và các giai đoạn 10-24 tuần cũng khá phổ biến và được các bác sĩ sản phụ khoa ưa chuộng.

Cách đây không lâu, họ có thể đã không được gửi đi siêu âm theo lịch trình lần thứ hai nếu lần khám nghiệm đầu tiên cho thấy kết quả không gây lo lắng cho bác sĩ chăm sóc. Lần siêu âm thứ hai là bắt buộc đối với những phụ nữ có nguy cơ - phụ nữ mang thai trên 35 tuổi, phụ nữ đã sinh con với các bệnh lý di truyền và một số loại phụ nữ tương lai khác. Hiện nay cuộc kiểm tra thứ hai được thực hiện bởi tất cả, không có ngoại lệ, và do đó đừng lo lắng nếu bác sĩ giới thiệu để khám sàng lọc lần thứ hai.


Siêu âm trong tam cá nguyệt thứ hai được thực hiện để xác định:
số lượng trẻ em (xảy ra trong lần khám đầu tiên, thai nhi thứ hai không được nhìn thấy và chỉ mở mắt bác sĩ trong lần khám thứ hai);
vị trí của các mảnh vụn trong tử cung, trọng lượng ước tính, chiều cao của nó;
kích thước các chi, đầu, bụng của trẻ riêng biệt (sự phát triển của từng bộ phận trên cơ thể có tầm quan trọng rất lớn đối với việc xác định tỷ lệ và đặc điểm phát triển của trẻ);


nhịp tim của trẻ và các đặc điểm cấu tạo của tim;
đặc điểm cấu tạo của xương mặt, ngực, cột sống;
đặc điểm cấu trúc của tất cả các cơ quan nội tạng quan trọng - thận, gan, phổi, não);

lượng nước ối (nước bao quanh em bé);
mức độ trưởng thành, độ dày và vị trí của nhau thai;
tình trạng của ống cổ tử cung, cổ tử cung, có hoặc không có âm của thành tử cung.


Nếu chưa biết giới tính của em bé hoặc kết quả siêu âm đầu tiên khiến cha mẹ nghi ngờ, thì bây giờ là lúc bạn nên hỏi bác sĩ một câu hỏi thú vị về người "sống trong bụng" - trai hay gái. Nhưng bạn nên biết rằng xác định giới tính không được bao gồm trong quy trình khám tiêu chuẩn, do đó bác sĩ có quyền từ chối yêu cầu này hoặc bạn sẽ phải trả tiền cho dịch vụ này. Nhiều cuộc tham vấn đã chính thức đưa việc xác định giới tính của em bé vào danh sách các dịch vụ trả phí.

Quá trình siêu âm được thực hiện theo phương pháp xuyên bụng - qua thành bụng. Tuy nhiên, trong một số trường hợp, bác sĩ sử dụng phương pháp qua ngã âm đạo. Cảm biến âm đạo sẽ dễ dàng thu được hình ảnh rõ ràng hơn của em bé nếu người mẹ có thêm cân nặng, lớp mỡ dày đặc trên bụng khiến khó hình dung qua phúc mạc. Đôi khi cả hai phương pháp nghiên cứu được sử dụng cùng một lúc.
Quá trình chẩn đoán mất khoảng 10 phút và không đau và hoàn toàn an toàn cho cả người phụ nữ và em bé của cô ấy.


Chuẩn bị cho nghiên cứu
Nếu trước lần siêu âm đầu tiên, người phụ nữ được khuyên nên chuẩn bị - làm sạch ruột trước khi đến phòng khám bác sĩ, bao gồm cả khí tích tụ, thì không cần chuẩn bị cụ thể trước lần siêu âm thứ hai theo lịch trình. Ngay cả khi có tích tụ khí trong ruột, thì điều này sẽ không ảnh hưởng gì đến kết quả siêu âm. Kích thước tử cung tăng lên sẽ đẩy các quai ruột xuống nền.
Cũng không cần phải làm đầy bàng quang.

Bạn có thể ăn bất cứ thứ gì trước khi nghiên cứu, nhưng ngay trước khi vào phòng siêu âm, một người phụ nữ có thể ăn một thanh sô cô la nhỏ. Một người nhỏ bé trong cơ thể cô ấy sẽ nhanh chóng phản ứng với đồ ngọt và bắt đầu di chuyển tích cực hơn, điều này sẽ cho phép bác sĩ đánh giá các chức năng vận động của em bé và kiểm tra em bé tốt hơn trong các dự đoán khác nhau.


Theo thỏa thuận với bác sĩ chẩn đoán, bạn có thể đưa cha của đứa trẻ trong bụng đi siêu âm lần thứ hai. Một điều khá thú vị đang chờ đợi anh ta trên màn hình máy quét, vì lúc này thai nhi đã hiện rõ, bạn có thể chiêm ngưỡng bề ngoài của nó, nhìn thấy tay chân, ngón tay, mũi, miệng, hốc mắt, bộ phận sinh dục. Nếu siêu âm được thực hiện ở định dạng 3D, thì các bậc cha mẹ tương lai thậm chí sẽ có thể nhìn thấy đứa trẻ mới biết đi trông giống ai hơn.


Sau thủ tục, người phụ nữ được đưa cho một quy trình nghiên cứu, trong đó cô ấy sẽ tìm thấy rất nhiều chữ viết tắt và giá trị số. Không phải mọi bác sĩ trong buổi tư vấn đều có cơ hội nói với mọi bà mẹ tương lai trong quá trình chẩn đoán ý nghĩa của chỉ số này hoặc chỉ số đó, những gì anh ta đang nói. Do đó, bạn sẽ phải tự mình hiểu mớ hỗn độn của các con số và chữ cái. Chúng tôi sẽ giúp bạn điều này.
Giải mã kết quả
Vào tam cá nguyệt thứ hai, một người phụ nữ đã hoàn toàn biết rằng có một khoảng thời gian mà cô ấy tự tính toán (kể từ thời điểm thụ thai), và có một thuật ngữ sản khoa được chấp nhận chung - theo thông lệ, nó được tính từ ngày đầu tiên của kỳ kinh cuối cùng. Các bác sĩ chẩn đoán siêu âm cũng như các bác sĩ sản phụ khoa đều sử dụng các thuật ngữ sản khoa, do đó, tất cả các dữ liệu về sự tương ứng của các thông số với các thuật ngữ nhất định đều được chỉ ra dưới dạng tính toán (ngày thụ thai + khoảng 2 tuần).


Các thông số về tử cung của thai nhi được siêu âm và mô tả trong phác đồ bao gồm những điều sau đây.
BPR (kích thước lưỡng cực)
Đây là khoảng cách giữa hai xương đỉnh. Đó là chỉ số này được coi là thông tin nhiều nhất trong việc xác định chính xác thời gian mang thai trong tam cá nguyệt thứ hai. Nếu nó không đáp ứng thời hạn, đây có thể là một triệu chứng của sự chậm phát triển của em bé.

LZR (kích thước trán-chẩm)
Khoảng cách này, là đoạn giữa hai xương hộp sọ - xương trán và xương chẩm. Chỉ số này tự nó không bao giờ được đánh giá và không nói lên điều gì. Nó chỉ được coi là kết hợp với BPR được mô tả ở trên. Kết hợp với nhau, các phép đo này cho biết tuổi thai.


Bảng BPD và HPR trong tam cá nguyệt thứ hai:
Nếu kích thước của đầu khác với tiêu chuẩn của các chỉ số hơi hướng xuống, thì điều này có thể là do đặc điểm cấu tạo của thai nhi - bố và mẹ có thể có hộp sọ nhỏ. Tuy nhiên, nếu BPD hoặc LHR chậm hơn đáng kể (hơn 2 tuần so với kỳ kinh thực tế), bác sĩ có thể đặt câu hỏi về sự phát triển của trẻ - có bị chậm phát triển không, trẻ có đủ chất dinh dưỡng và vitamin hay không.

Việc giảm các chỉ số này thường xảy ra ở những phụ nữ mang thai khi đang mang thai mà không thể nói lời tạm biệt với các thói quen xấu (rượu bia, hút thuốc) cũng như khi mang thai đôi hoặc sinh ba. Tỷ lệ BPD so với phần còn lại của thai nhi rất quan trọng. Nếu vòng đầu giảm tương ứng và các kích thước khác cũng không đạt đến ngưỡng thấp nhất của định mức, thì chúng ta có thể nói về cả đặc điểm cơ địa (trẻ gầy) và chậm phát triển đối xứng.
Nếu các thông số còn lại bình thường và chỉ giảm đầu, sẽ được chỉ định khám thêm, bao gồm siêu âm động lực học, để loại trừ bệnh lý não, tật đầu nhỏ và các bất thường khác.


Vượt quá ngưỡng trên của các giá trị tiêu chuẩn, nếu nó đối xứng với phần còn lại của kích thước em bé, có thể cho thấy sai sót trong việc tính toán thời hạn, ví dụ do rụng trứng muộn hoặc xu hướng thai nhi lớn. Đầu trẻ phì đại không đối xứng cần được khám riêng vì nó có thể nói về chứng cổ chướng của não, các rối loạn khác của hệ thần kinh trung ương gây sưng não.
OG (chu vi đầu) và chất làm mát (chu vi bụng)
Kích thước cho biết chu vi của đầu rất quan trọng trong việc đánh giá sự phát triển của trẻ. Tuổi thai của thông số này không được tính toán riêng biệt, OG được xem xét liên quan đến BPD và LHR (chủ yếu để hiểu tỷ lệ đầu). Đầu của em bé phát triển tích cực nhất trong tam cá nguyệt thứ hai, và do đó kích thước này thay đổi nhanh chóng.


Bảng OG - tam cá nguyệt thứ hai (chỉ tiêu trung bình và độ lệch cho phép):
Nếu vượt quá định mức khí thải từ 2 tuần trở lên sẽ phải khám thêm, vì nó có thể cho thấy não úng thủy. Một chút dư thừa có thể là do sai sót trong việc tính toán hạn sản khoa. TG giảm xuống dưới mức cho phép trên 2 tuần chứng tỏ trẻ chậm phát triển trong tử cung, nếu các thông số khác của cơ thể trẻ cũng bị giảm theo.
Nếu chỉ nhỏ hơn đầu so với định mức, trẻ sẽ được khám các bệnh lý về sự phát triển của não bộ và hệ thần kinh trung ương.


Vòng bụng là thông số quan trọng giúp bác sĩ xác định rõ tình trạng của trẻ nếu nghi ngờ trẻ chậm phát triển. Thông thường, trong tam cá nguyệt thứ hai có một dạng chậm phát triển trong đó các tỷ lệ của em bé không cân xứng. Nói cách khác, không phải tất cả các phép đo đều cho thấy mức giảm. Trong trường hợp này, các tiêu chuẩn về độ trễ được so sánh với chu vi vòng bụng để hiểu liệu có bị tụt hậu do bệnh lý hay không, hay gầy và tầm vóc nhỏ là đặc điểm di truyền của một đứa trẻ cụ thể.
Bàn làm mát trong tam cá nguyệt thứ hai:
Hơi trễ so với giá trị trung bình không được coi là bệnh lý Sự quan tâm sâu sát của các bác sĩ đáng để xảy ra tình huống chu vi vòng bụng của em bé bị tụt lại so với định mức hơn 2 tuần. Trong trường hợp này, thông số được so sánh với BPD, OG, LZR, cũng như với chiều dài của các chi của em bé, dây rốn và nhau thai cũng được kiểm tra để loại trừ tình trạng trẻ bị đói oxy và không đủ dinh dưỡng.
Chỉ riêng độ lệch của thông số này, nếu tất cả các thông số khác tương ứng với thời kỳ mang thai, không có nghĩa là đáng báo động, đó chỉ là trẻ trong tam cá nguyệt thứ hai phát triển nhảy vọt.
Rất có thể sau một vài tuần khi siêu âm bất thường (và anh ta sẽ được chỉ định để kiểm tra lại dữ liệu), "định mức" sẽ được chỉ ra trong cột chất làm mát.


Chiều dài xương
Trong quy trình kiểm tra siêu âm, các kích thước này được chỉ định như sau - DBK (chiều dài của xương đùi), DCG (chiều dài của xương ống chân), DCP (chiều dài của xương cẳng tay), DPC (chiều dài của xương đùi), DKN (chiều dài của xương mũi). Tất cả các xương này được ghép nối, vì vậy giao thức sẽ chỉ ra các giá trị số kép, ví dụ: DBK - 17 trái, 17 phải


Chiều dài của các chi trong tam cá nguyệt thứ hai là một dấu hiệu của rối loạn di truyền. Ví dụ, nhiều hội chứng không thể chữa khỏi (Patau, Cornelia de Lange và những hội chứng khác) được đặc trưng bởi các chi ngắn lại. Mặc dù, tất nhiên, không ai sẽ đánh giá các chuẩn mực và sự lệch lạc một cách rõ ràng như vậy. Những nghi ngờ nên được hỗ trợ bởi kết quả âm tính từ lần sàng lọc đầu tiên, cũng như xét nghiệm máu sinh hóa.


Thông thường, sự sai lệch về chiều dài của các xương ghép đôi được quan sát thấy ở trẻ em gái, vì chúng phát triển với tốc độ khác nhau và trong hầu hết các trường hợp có nhiều thông số thu nhỏ hơn trẻ em trai và các bảng được bác sĩ sử dụng để kiểm tra dữ liệu siêu âm được tổng hợp không phân biệt giới tính.
DBK (chiều dài của các con cái) trong tam cá nguyệt thứ hai:
DCG (chiều dài của xương ống chân) trong tam cá nguyệt thứ hai:
Tá tràng (chiều dài của xương đùi) và PrEP (chiều dài của xương cẳng tay) trong tam cá nguyệt thứ hai:
Chiều dài của xương mũi trong tam cá nguyệt thứ hai không còn quan trọng như trong lần kiểm tra đầu tiên. Nó không còn có thể được coi là một dấu hiệu cho thấy có thể có hội chứng Down ở trẻ em. Vào giữa thai kỳ, mũi của em bé có kích thước và tỷ lệ do tự nhiên tạo ra, và kích thước này là riêng lẻ. Trong một số cuộc tư vấn, bác sĩ lần siêu âm thứ hai thậm chí không đo được xương mũi, mà chỉ cần chỉ ra trong giao thức rằng những xương này được hình dung hoặc viết rằng xương mũi bình thường.
Tuy nhiên, những bà mẹ tương lai có con số ở cột "Xương mũi" trong quy trình siêu âm sẽ quan tâm đến việc con mình sẽ "mũi" như thế nào.
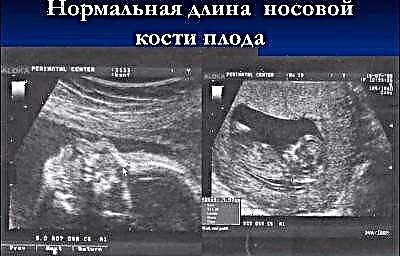
Kích thước trung bình của xương mũi của thai nhi trong tam cá nguyệt thứ hai:
Nội tạng, mặt và não
Nếu không có dị tật thô nào ở em bé, thì các nhà chẩn đoán không đi quá sâu vào mô tả các cơ quan nội tạng của mảnh vụn. Trong phác đồ nhận được, người mẹ tương lai sẽ có thể nhìn thấy một danh sách: thận bình thường, tim có 4 ngăn, v.v.
Nếu bệnh lý được nhận thấy, thì loại bất thường được phát hiện sẽ được chỉ ra trong cột tương ứng, ví dụ, sự hình thành của loại "u nang" hoặc "kém phát triển".


Đánh giá trạng thái của não, các nhà chẩn đoán lưu ý kích thước của các thùy, đường viền của chúng, cấu trúc của tâm thất, kích thước của tiểu não. Xương mặt khi thai được 5 tháng đã hình thành tốt, bác sĩ có thể dễ dàng khám hốc mắt, đo đạc, đảm bảo hàm trên và hàm dưới của bé phát triển bình thường, đồng thời lưu ý, nếu có, sứt môi - hay còn gọi là "sứt môi". và sứt môi.
Khi kiểm tra cột sống, bác sĩ sẽ đánh giá tình trạng chung của nó, kiểm tra xem có thể có khe hở hay không. Khi chẩn đoán phổi, bác sĩ sẽ lưu ý mức độ trưởng thành của chúng, trong tam cá nguyệt thứ hai thường là tam cá nguyệt.
Nhau thai
Vị trí của "chỗ ngồi của trẻ" có tầm quan trọng đặc biệt.Vị trí thường gặp nhất là ở thành sau, mặc dù trật khớp ra trước không được coi là dị thường. Vị trí của cơ quan tạm thời này nuôi dưỡng em bé ảnh hưởng đến việc lựa chọn các chiến thuật sinh con. Ví dụ, một vị trí thấp hoặc lệch dọc theo thành trước của tử cung có thể là điều kiện tiên quyết để chỉ định một ca sinh mổ theo kế hoạch.
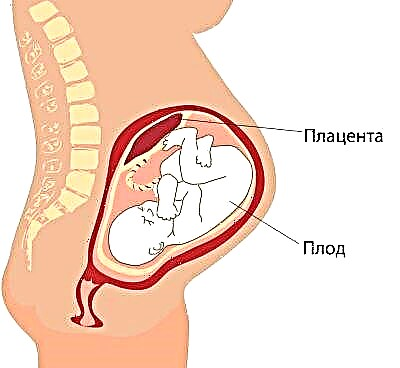
Nhau bong non được thiết lập khi "chỗ của đứa trẻ" nằm cách yết hầu bên trong dưới 5,5 cm, nhưng nếu cơ quan tạm thời này chồng lên vùng hầu, trong kết luận chỉ ra rằng có nhau tiền đạo. Trong mọi trường hợp, điều này không nên gây hoảng sợ ở phụ nữ mang thai, bởi vì khi tử cung phát triển, nhau thai có thể tăng cao hơn, và thường điều này xảy ra vào cuối thai kỳ và được xác nhận bằng siêu âm trong tam cá nguyệt thứ ba.


Ngoài vị trí, bác sĩ xác định độ dày của "chỗ ngồi của trẻ" và mức độ trưởng thành của nó. Độ dày bình thường của 3 tháng giữa thai kỳ được coi là giá trị 4,5 cm, nếu nhau thai dày hơn thì cần phải khám thêm, vì sự gia tăng cơ quan tạm thời như vậy có thể chỉ ra các quá trình bệnh lý, ví dụ, sự phát triển xung đột Rh giữa mẹ và thai nhi, cũng như một số rối loạn di truyền , nhiễm trùng trong tử cung.
Sự trưởng thành của nhau thai trong tam cá nguyệt thứ hai phải bằng không. Nếu bác sĩ đánh giá đó là điều đầu tiên, đó có thể là về sự lão hóa sớm của “cơ địa của trẻ”, mất một số chức năng của nó và có thể gây nguy hiểm cho trẻ. Đồng thời, độ dày cũng thay đổi - nhau thai trở nên mỏng hơn, thường khi bị lão hóa sớm ở giữa thai kỳ, độ dày của nó ước tính khoảng 2 cm hoặc ít hơn.
Trước 30 tuần, lý tưởng nhất là nhau thai phải ở độ chín bằng không. Từ khoảng tuần thứ 27, cô ấy có thể trở thành người đầu tiên, và từ 34 - người thứ hai. Đến khi sinh con, cơ quan này “già đi” đến độ ba.
Nước ối (nước)
Độ trong suốt, có hoặc không có huyền phù cũng như lượng nước bao quanh đứa trẻ bên trong bàng quang thai nhi, có giá trị chẩn đoán rất lớn. Quy trình siêu âm liệt kê chỉ số nước ối, cho biết lượng nước có bình thường hay không. Polyhydramnios và ít nước có thể cho thấy bé có bệnh lý, nhiễm trùng đã xảy ra. Những tình trạng này nhất thiết phải được theo dõi y tế, điều trị hỗ trợ và lựa chọn các chiến thuật sinh nở chính xác.


Tỷ lệ trung bình của chỉ số nước ối (AFI) trong tam cá nguyệt thứ hai:
Dây rốn
Nghiên cứu về dây rốn đưa ra ý tưởng về cách em bé được cung cấp oxy và chất dinh dưỡng, ngoài ra, bệnh lý về cấu trúc của "dây" kết nối có thể chỉ ra các bệnh lý di truyền có thể xảy ra ở trẻ.
Thường bình thường dây rốn khỏe mạnh có 3 mạch, hai trong số đó là động mạch và một là tĩnh mạch. Thông qua chúng mà sự trao đổi giữa một người phụ nữ và một đứa trẻ diễn ra. Người mẹ cung cấp dinh dưỡng và oxy cho em bé, em bé sẽ “gửi lại” những sản phẩm chuyển hóa không cần thiết được đào thải qua cơ thể mẹ.


Không đủ số lượng mạch máu có thể cho thấy khả năng mắc hội chứng Down ở trẻ, nhưng không phải là dấu hiệu bắt buộc. Đôi khi sự vắng mặt của một động mạch trong dây rốn được bù đắp bằng công việc của động mạch khác, và đứa trẻ được sinh ra khỏe mạnh, mặc dù trọng lượng giảm.
Sự hiện diện của chỉ một mạch máu là dấu hiệu của bệnh lý thai nhi và ở đây cần phải có một nghiên cứu chi tiết về gen và chẩn đoán xâm lấn.


Khi kết thúc siêu âm, người mẹ tương lai sẽ nhìn thấy số lượng mạch dây rốn mà bác sĩ tìm thấy, cũng như dấu hiệu cho thấy dòng máu chảy qua chúng là bình thường (hoặc có sự giảm tốc độ).
Tử cung
Bác sĩ siêu âm quan tâm đến việc thai phụ có dọa sảy hay sinh non hay không. Do đó, ông đánh giá sự hiện diện hay vắng mặt của giai điệu thành tử cung. Nếu một phụ nữ trước đó đã trải qua một cuộc mổ lấy thai hoặc các phẫu thuật khác trên cơ quan sinh dục, thì cần phải đánh giá độ đặc của sẹo sau phẫu thuật.

Nếu mọi thứ đều theo thứ tự với anh ta, thì quy trình kiểm tra siêu âm chỉ ra rằng vết sẹo không có đặc điểm gì, và độ dày của mô sẹo cũng được chỉ định. Đặc điểm bao gồm các hốc, sẹo mỏng dần, gây nguy cơ vỡ tử cung, thai chết lưu.
Ngoài ra, cổ tử cung và tình trạng của ống cổ tử cung được mô tả. Điều này cho thấy nếu có nguy cơ sẩy thai hoặc sinh non.


Phần cuối cùng
Trong phần cuối cùng của quy trình, nó được chỉ ra liệu dữ liệu đo thai có tương ứng với điều kiện sản khoa hay không. Kích thước của thai nhi cho phép sử dụng một số công thức để tính trọng lượng ước tính của nó. Trọng lượng thực tế có thể khác với giá trị này với sai số khá lớn. Trọng lượng được tính bằng chương trình được cài đặt trong máy quét siêu âm. Nếu buổi tư vấn của bạn được lắp đặt thiết bị kiểu cũ, có thể không có một điểm nào như vậy trong giao thức.


Cân nặng của thai nhi (trung bình) trong tam cá nguyệt thứ hai:
16-17 tuần - 50-75 gr.
18-19 tuần - 160-250 gr.
20-21 tuần - 215-320 gr.

22-23 tuần - 410-490 gr.
24-25 tuần - 580-690 gr.
26-27 tuần - 800-910 gr.
28 tuần 980-1000 gr.
Câu hỏi thường gặp
Sau khi thụ tinh ống nghiệm
Đối với những phụ nữ mang thai bằng IVF, siêu âm chẩn đoán được thực hiện thường xuyên hơn một chút, do đó, trong tam cá nguyệt thứ hai, họ sẽ không phải siêu âm lần thứ hai mà là lần thứ tư hoặc thứ năm. Liên quan đến những bà mẹ tương lai như vậy, họ cố gắng tiến hành nghiên cứu kỹ lưỡng hơn, trong kết luận của họ sẽ có thông tin không được nhập trong quy trình chuẩn - xác định vận tốc dòng máu qua các mạch tử cung và nhau thai. Điều quan trọng là phải hiểu xem em bé có làm tốt việc “ra khỏi ống nghiệm” hay không.


Khi mang thai đôi (sinh ba)
Trong trường hợp này, việc kiểm tra siêu âm của lần sàng lọc thứ hai ngụ ý mô tả chi tiết từng bào thai. Đừng sợ rằng các thông số của trẻ sơ sinh sẽ khác nhau, bởi vì hai hoặc ba người nhỏ không thể phát triển theo cùng một sơ đồ, mặc dù thực tế là họ được mang bởi cùng một người mẹ.


Không có khả năng xác định giới tính
Nếu bác sĩ ở lần siêu âm thứ hai không thể cho cha mẹ biết giới tính của em bé tương lai, điều này không có nghĩa là nghiên cứu được thực hiện kém. Điều này là hiếm, nhưng có thể tại thời điểm kiểm tra, em bé chỉ đơn giản là có tư thế không thoải mái để xem xét hoặc quay lưng về phía cảm biến.
Trong trường hợp này, chuyên gia không thể đảm bảo một kết quả chính xác.